 Kalp krizi, erken tanı ve hızlı tedavi gerektiren hayatı tehdit eden bir durumdur. Bu yazıda akut miyokard enfarktüsünün belirtilerini, tanı sürecini, STEMI/NSTEMI ayrımını, tedavi yaklaşımını ve güncel kılavuzları ele alıyorum.
Kalp krizi, erken tanı ve hızlı tedavi gerektiren hayatı tehdit eden bir durumdur. Bu yazıda akut miyokard enfarktüsünün belirtilerini, tanı sürecini, STEMI/NSTEMI ayrımını, tedavi yaklaşımını ve güncel kılavuzları ele alıyorum.
Giriş
Kalp krizi, tıbbi adıyla akut miyokard enfarktüsü (AMI), kalp kasını besleyen koroner arterlerden birinin ani şekilde tıkanması sonucu gelişen, zamanla yarışılan bir klinik tablodur. En sık neden, aterosklerotik plağın rüptürü veya erozyonu sonrası gelişen trombotik oklüzyondur. Erken tanı ve hızlı reperfüzyon, miyokardiyal hasarı azaltır ve mortaliteyi anlamlı biçimde düşürür. Güncel kılavuzlar, akut koroner sendromların yönetiminde hızlı tanı, uygun antitrombotik tedavi, erken invaziv yaklaşım ve güçlü sekonder korunmanın merkezî rolünü vurgulamaktadır.
Kalp Krizi Nedir?
Kalp krizi, koroner dolaşımın akut bozulmasına bağlı olarak gelişen iskemik miyokard nekrozudur. Klinik pratikte bu tablo çoğunlukla Tip 1 miyokard enfarktüsü olarak karşımıza çıkar; yani altta yatan olay, koroner plak rüptürü/erozyonu ve üzerine oturan trombüstür. Bunun yanında oksijen arz-talep dengesizliği ile gelişen Tip 2 MI, ani kardiyak ölümle ilişkili Tip 3 MI ve girişimle ilişkili alt tipler de tanımlanmıştır. Bu sınıflama, tanı ve tedavi yaklaşımını belirlemede önemlidir.
Patofizyoloji: Kalp Krizi Nasıl Gelişir?
Kalp krizinin temelinde genellikle yıllar içinde gelişen ateroskleroz bulunur. Koroner arter duvarında biriken lipid, inflamatuvar hücreler ve fibröz doku zamanla aterom plağı oluşturur. Bu plağın yüzeyi instabil hale geldiğinde rüptür veya erozyon gelişebilir. Sonrasında
-
Subendotelyal yapı açığa çıkar
-
Trombosit aktivasyonu başlar
-
Koagülasyon kaskadı aktive olur
-
Koroner trombüs oluşur
-
Kan akımı azalır veya tamamen kesilir
Koroner perfüzyonun bozulması önce iskemiye, devamında ise nekroza yol açar. Süre uzadıkça hasar subendokardiyal alandan transmural alana doğru ilerler. Bu nedenle “time is muscle” ifadesi, kalp krizinde yalnızca slogan değil, gerçek bir fizyopatolojik gerçektir.
Risk Faktörleri
Kalp krizi çoğu zaman tek bir nedene değil, birikmiş kardiyovasküler risk yüküne bağlı gelişir.
Değiştirilemeyen risk faktörleri
-
İleri yaş
-
Erkek cinsiyet
-
Ailede erken yaşta koroner arter hastalığı öyküsü
Değiştirilebilir risk faktörleri
-
Sigara kullanımı
-
Hipertansiyon
-
Diyabetes mellitus
-
Dislipidemi
-
Obezite
-
Sedanter yaşam
-
Kronik stres
-
Sağlıksız beslenme
-
Kronik böbrek hastalığı ve metabolik risk profili
Özellikle sigara, diyabet ve LDL yüksekliği erken yaş miyokard enfarktüsü ile güçlü ilişkilidir. Primer korunma açısından bu faktörlerin agresif yönetimi, olay gelişmeden önce en etkili müdahaledir.
Belirtiler: Kalp Krizi Nasıl Anlaşılır?
Kalp krizinin klasik semptomu, çoğunlukla göğüs ortasında baskı, sıkışma, yanma veya ağırlık hissi şeklinde tarif edilen ağrıdır. Bu ağrı genellikle:
-
20 dakikadan uzun sürer
-
Eforla artabilir veya istirahatte başlayabilir
-
Sol kola, boyuna, çeneye, sırta veya epigastrik bölgeye yayılabilir
Eşlik edebilecek bulgular
-
Soğuk terleme
-
Bulantı / kusma
-
Nefes darlığı
-
Çarpıntı
-
Baş dönmesi / senkop
-
Anksiyete / ölüm korkusu hissi
Ancak her hasta “tipik” gelmez. Özellikle:
-
kadınlarda
-
yaşlılarda
-
diyabetik hastalarda
-
böbrek hastalarında
atipik semptomlar daha sık görülebilir. Bu gruplarda yalnızca nefes darlığı, halsizlik, mide rahatsızlığı ya da açıklanamayan huzursuzlukla başvuru olabilir. Klinik şüphe burada kritik önemdedir.
STEMI ve NSTEMI Arasındaki Fark Nedir?
Akut miyokard enfarktüsü, pratikte çoğunlukla iki ana gruba ayrılır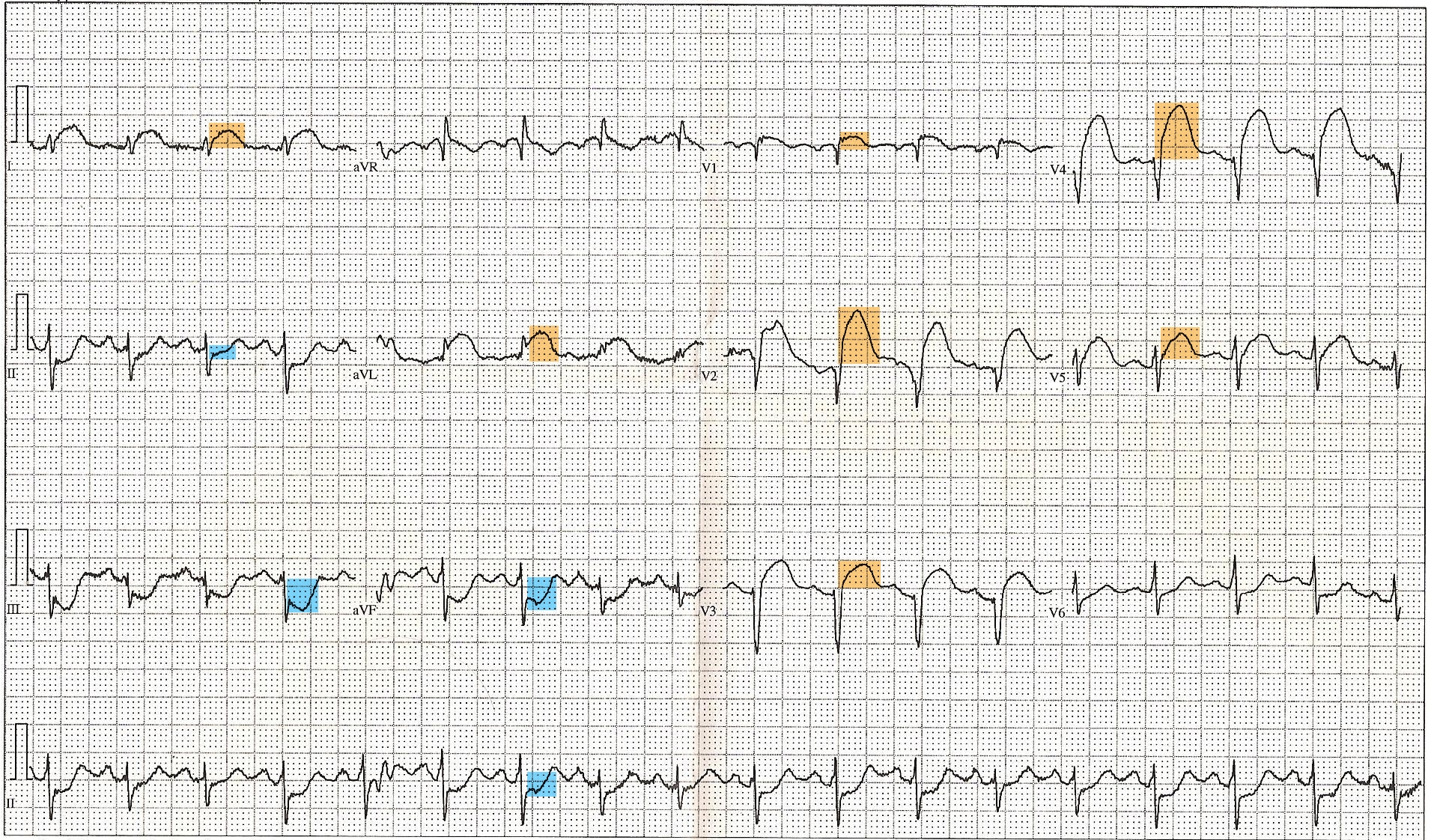
1) STEMI (ST Elevation Myocardial Infarction)
Koroner arterin genellikle tam oklüzyonu söz konusudur. EKG’de ST elevasyonu görülür ve bu tablo acil reperfüzyon gerektirir.
2) NSTEMI (Non-ST Elevation Myocardial Infarction)
Tam olmayan veya geçici oklüzyon daha sık söz konusudur. EKG’de ST elevasyonu olmayabilir; ancak troponin yüksekliği ile miyokard hasarı gösterilir.
Klinik açıdan temel fark:
-
STEMI = zaman kritik, doğrudan reperfüzyon
-
NSTEMI = risk sınıflaması + erken invaziv değerlendirme
Bu ayrım, acil serviste ilk dakikalarda tedavi yönünü belirleyen en önemli adımlardan biridir.
Tanı: Kalp Krizinde İlk Yaklaşım
Kalp krizinde tanı üç temel eksen üzerinde ilerler:
1) Klinik öykü
Semptomun karakteri, süresi, yayılımı, risk faktörleri ve eşlik eden yakınmalar değerlendirilir.
2) EKG
Şüpheli her hastada erken ve seri EKG hayat kurtarıcıdır. Özellikle STEMI tanısı çoğu zaman EKG ile konur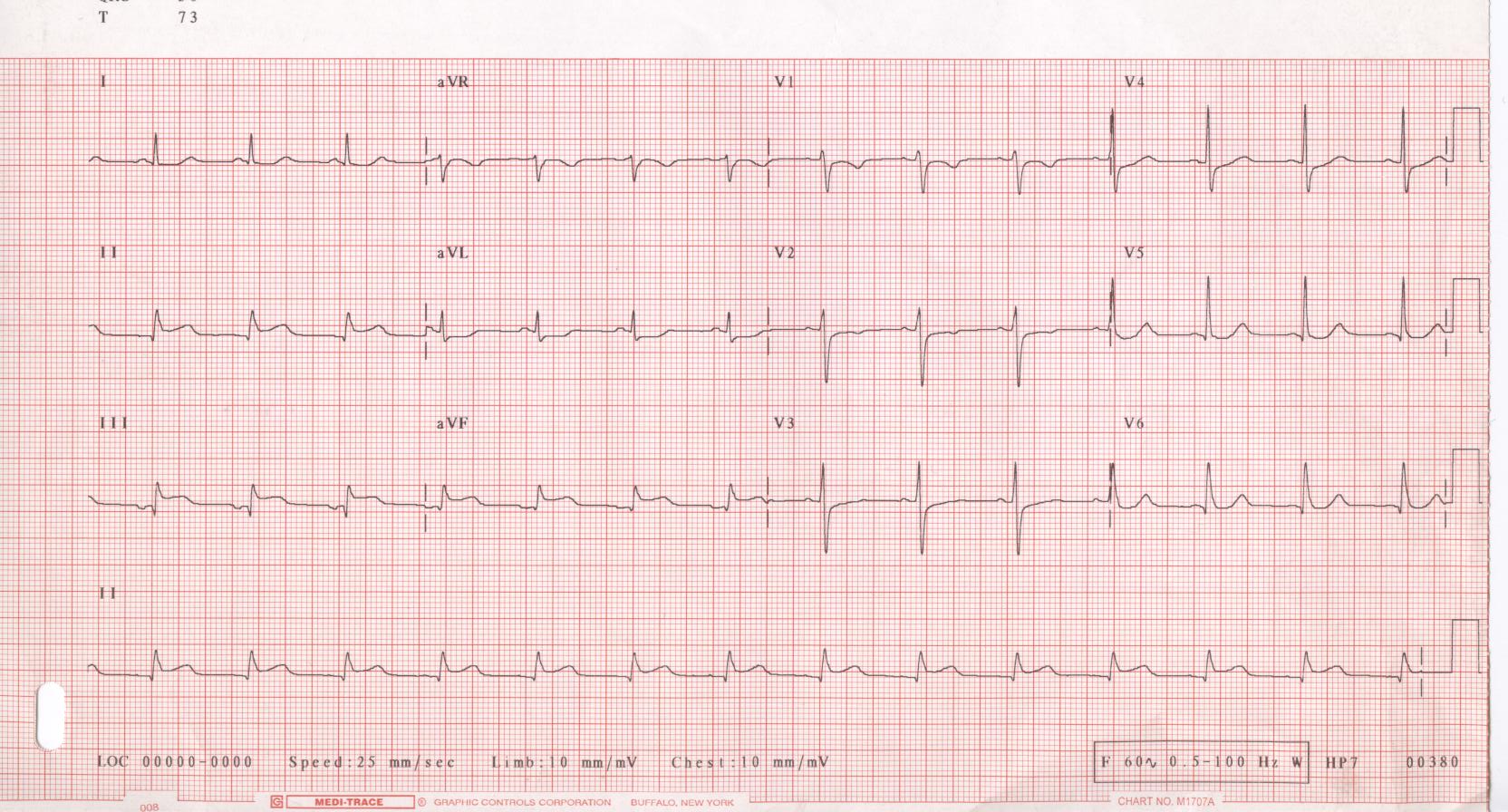
3) Kardiyak biyobelirteçler
Burada en değerli test yüksek duyarlılıklı kardiyak troponin (hs-cTn) ölçümüdür. Troponin düzeyindeki yükselme ve/veya dinamik değişim, miyokard hasarını gösterir. Ancak önemli nokta şudur:
Her troponin yüksekliği kalp krizi değildir.
Sepsis, miyokardit, taşiaritmi, böbrek yetmezliği, pulmoner emboli ve kritik hastalık gibi durumlarda da troponin yükselebilir. Bu nedenle troponin sonucu mutlaka klinik bağlam içinde yorumlanmalıdır.
Acil Serviste İlk Dakikalar: Klinik Yönetim
Kalp krizinde ilk yaklaşım sistematik olmalıdır. Özellikle STEMI şüphesinde gecikme mortaliteyi artırır.
İlk basamak yaklaşım
-
Vital bulguların değerlendirilmesi
-
Monitörizasyon
-
Damar yolu açılması
-
EKG çekilmesi
-
Troponin ve temel laboratuvarların alınması
-
Ağrı, hemodinami ve oksijenasyonun değerlendirilmesi
Sık kullanılan ilk tedavi bileşenleri
-
Aspirin (kontrendikasyon yoksa erken verilmelidir)
-
Uygun hastada ikinci antiplatelet ajan
-
Antikoagülasyon
-
Uygun hastada nitrat
-
Persistan hipoksemi varsa oksijen
-
Ağrı ve anksiyetenin kontrollü yönetimi
Eski ezberlerin aksine, her göğüs ağrısı hastasına otomatik oksijen vermek doğru değildir; oksijen hipoksemisi olan hastalarda kullanılmalıdır. Bu, USMLE tarzı sorularda da sık karşımıza çıkan bir ayrıntıdır.
Reperfüzyon Tedavisi: En Kritik Basamak
Özellikle STEMI tedavisinde temel hedef, tıkalı damarın en kısa sürede açılmasıdır.
1) Primer PCI (Perkütan Koroner Girişim)
Günümüzde mümkünse en ideal reperfüzyon yöntemi budur. Koroner anjiyografi ile tıkalı damar bulunur ve balon/stent ile açılır.
2) Fibrinolitik tedavi
Primer PCI’ye zamanında ulaşılamayan seçilmiş STEMI hastalarında düşünülebilir.
Güncel yaklaşımda öne çıkan noktalar:
-
Mümkün olduğunda erken invaziv strateji
-
PCI sırasında radial yaklaşımın tercih edilmesi
-
Seçilmiş olgularda intravasküler görüntüleme kullanımı
-
Kardiyojenik şokta acil revaskülarizasyonun önceliği
Modern kılavuzlar, STEMI ve yüksek riskli NSTEMI hastalarında doğru zamanda invaziv yaklaşımın prognozu belirgin şekilde etkilediğini vurgular.
Kalp Krizi Sonrası Komplikasyonlar
Kalp krizi yalnızca “damar tıkanması” değildir; tedavi geciktiğinde veya geniş alan etkilenirse çok ciddi komplikasyonlar gelişebilir.
Erken komplikasyonlar
-
Ventriküler taşikardi / ventriküler fibrilasyon
-
Bradikardi / AV blok
-
Kardiyojenik şok
-
Akut kalp yetmezliği / pulmoner ödem
-
Mekanik komplikasyonlar (papiller kas rüptürü, VSD, serbest duvar rüptürü)
-
Perikardit
Geç komplikasyonlar
-
Sol ventrikül disfonksiyonu
-
Kronik kalp yetmezliği
-
Sol ventrikül anevrizması
-
Tekrarlayan iskemi
-
Aritmiler
Özellikle ilk saatler ve ilk günler, ritim ve hemodinami açısından yüksek risklidir. Bu nedenle yakın monitörizasyon esastır.
USMLE Yüksek Verimli Klinik Noktalar
Aşağıdaki başlıklar, hem sınav mantığı hem de gerçek klinik için önemlidir:
1) Troponin yüksekliği ≠ her zaman Tip 1 MI
Sepsis, PE, miyokardit, taşiaritmi ve kritik hastalıkları ayır.
2) Diyabetik hastada atipik prezentasyon olabilir
“Göğüs ağrısı yoksa MI değildir” düşüncesi tehlikelidir.
3) STEMI’de zaman kritik
Kapalı damar ne kadar geç açılırsa, o kadar fazla miyokard kaybı olur.
4) Posterior MI’yi kaçırma
ST depresyonu bazen “arka duvar STEMI eşdeğeri” olabilir.
5) Inferior MI + hipotansiyon
Sağ ventrikül tutulumu düşün; preload bağımlılığı önemlidir.
6) Kalp krizi sonrası en sık erken ölüm nedeni
Malign ventriküler aritmiler
7) En iyi uzun dönem koruma
Sekonder korunma + risk faktörlerinin agresif kontrolü
Bu noktalar, yalnızca sınav için değil; acil servis ve servis pratiği için de yüksek değer taşır.
Taburculuk Sonrası: Sekonder Korunma
Kalp krizinden sonra iş bitmez; aslında uzun vadeli prognozu belirleyen asıl alan çoğu zaman burasıdır.
Temel hedefler:
-
Tekrarlayan MI riskini azaltmak
-
Kardiyovasküler mortaliteyi düşürmek
-
Fonksiyonel kapasiteyi artırmak
-
Yaşam kalitesini iyileştirmek
Temel sekonder korunma başlıkları:
-
Dual antiplatelet tedavi (uygun hastada)
-
Yüksek yoğunluklu statin
-
Gereken hastada ek lipid düşürücü tedavi
-
Kan basıncı ve glisemik kontrol
-
Sigaranın kesin bırakılması
-
Kilo kontrolü ve düzenli fiziksel aktivite
-
Kardiyak rehabilitasyon
-
Beslenme ve yaşam tarzı düzenlemesi
Güncel kılavuzlar, taburculuk sonrası lipid panelin 4–8 hafta içinde yeniden değerlendirilmesini ve LDL hedeflerine göre tedavinin yoğunlaştırılmasını önermektedir. Ayrıca kardiyak rehabilitasyon yalnızca egzersiz değil; mortalite, yeniden yatış ve yaşam kalitesi açısından güçlü bir müdahaledir.
Kalp Krizini Önlemek Mümkün mü?
Evet — çoğu vakada en azından risk ciddi şekilde azaltılabilir.
Koruyucu stratejiler:
-
Sigaranın bırakılması
-
LDL kolesterol kontrolü
-
Düzenli egzersiz
-
Kan basıncı takibi
-
Diyabet kontrolü
-
Uyku ve stres yönetimi
-
Akdeniz tipi beslenme
-
Düzenli sağlık kontrolleri
Kalp krizi bazen “ani” görünür; ama çoğu zaman altta uzun süre biriken sessiz bir süreç vardır. Bu nedenle korunma, yalnızca kardiyoloji değil; birinci basamaktan cerrahiye kadar tüm tıbbın ortak sorumluluğudur.
Sonuç
Kalp krizi, hâlâ dünya genelinde en önemli mortalite nedenlerinden biridir. Ancak erken tanı, doğru triyaj, hızlı reperfüzyon, kanıta dayalı farmakolojik tedavi ve güçlü sekonder korunma ile sonuçlar dramatik biçimde iyileştirilebilir. Klinik pratiğin en önemli derslerinden biri şudur:
Kalp krizinde dakikalar yalnızca zaman değil, doğrudan miyokarddır.
Bu nedenle göğüs ağrısı olan bir hastada iyi anamnez, erken EKG, doğru biyobelirteç yorumu ve hızlı karar verme; yalnızca iyi hekimlik değil, aynı zamanda hayat kurtaran hekimliktir.
Kaynakça (PubMed / Guideline)
Aşağıdaki kaynaklar, akut koroner sendrom ve miyokard enfarktüsü tanı/tedavisinde güncel ve temel referanslardır:
-
2025 ACC/AHA/ACEP/NAEMSP/SCAI Guideline for the Management of Patients With Acute Coronary Syndromes. American College of Cardiology / American Heart Association. (American College of Cardiology)
-
2023 ESC Guidelines for the Management of Acute Coronary Syndromes. European Society of Cardiology. (Avrupa Kardiyoloji Derneği)
-
Fourth Universal Definition of Myocardial Infarction (2018). ESC / European Heart Journal. (Avrupa Kardiyoloji Derneği)
-
Wenaweser P, Windecker S. Acute coronary syndromes: management and secondary prevention. Herz. 2008;33(1):25–37. PubMed: PMID 18273575. (PubMed)
-
Rallidis S, et al. Distinctive characteristics, risk factors, and prevention of premature myocardial infarction: A narrative review. J Family Med Prim Care. 2024. PubMed: PMID 39464958. (PubMed)
-
Acute Myocardial Infarction. StatPearls / NCBI Bookshelf. Temel patofizyoloji ve klinik çerçeve için pratik kaynak. (Ulusal Biyoteknoloji Bilgi Merkezi)